El criterio principal hipertensión arterial (o hipertensión arterial) Como un grupo completo de enfermedades, es decir, se detecta con mediciones repetidas en diferentes días, aumentó la presión arterial (presión arterial). La cuestión de qué infierno se considera aumentado no es tan simple como parece. El hecho es que entre las personas casi sanas, el rango de valores de presión arterial es lo suficientemente amplio. Los resultados de la observación prolongada de personas con diferentes niveles de presión arterial mostraron que ya comenzó con un nivel de 115/75 mm Hg. Art. , Cada aumento adicional de la presión arterial en 10 mm Hg. Arte. Se acompaña de un aumento en el riesgo de desarrollar enfermedades del sistema cardiovascular (en primer lugar, enfermedad coronaria y accidente cerebrovascular). Sin embargo, los beneficios de los métodos modernos de tratamiento de la hipertensión arterial se demostraron principalmente solo para aquellos pacientes en los que la presión arterial excedió el valor de 140/90 mm Hg. Arte. Es por esta razón que acordaron considerar este valor umbral al criterio para el aislamiento de la hipertensión arterial.
El aumento de la presión arterial puede ir acompañada de docenas de diversas enfermedades crónicas, y la hipertensión es solo una de ellas, pero la más común: aproximadamente 9 casos de 10. El diagnóstico de GB se establece en los casos en que hay un aumento estable en la presión arterial, pero no se detectan otras enfermedades que conducen a una mayor presión arterial.
La enfermedad hipertónica es una enfermedad para la cual un aumento estable de la presión arterial sirve como su manifestación principal. Los factores de riesgo que aumentan la probabilidad de su desarrollo se establecieron durante las observaciones de grandes grupos de personas. Además de la predisposición genética disponible en algunas personas, existen factores de riesgo entre tales factores de riesgo:
- obesidad;
- sedimentario;
- Consumo excesivo de sal de mesa, alcohol;
- estrés crónico;
- de fumar.
En general, todas aquellas características que acompañan el estilo de vida de la ciudad moderna en los países industrializados. Es por eso que la hipertensión se considera una enfermedad asociada con la forma de vida, y sus cambios intencionales para mejor siempre deben considerarse dentro del marco del programa para el tratamiento de la hipertensión en cada caso individual.
¿Qué otras enfermedades van acompañadas de un aumento de la presión arterial? Estas son muchas enfermedades de los riñones (pielonefritis, glomerulonefritis, nefropatía poliquística, diabética, estenosis (estrechamiento) de las arterias renales, etc. ), una serie de enfermedades endocrinas (glándulas suprarrenales, hipertiroidismo y fusilamiento de síndrome), síndrome de apnea de apnea más rarí, otros síndrome, otros, otros, otros, otras glándulas adrenales. La ingesta regular de fármacos como, por ejemplo, los glucocorticosteroides, los fármacos antiinflamatorios no esteroidales, los anticonceptivos orales también pueden conducir a un aumento persistente de la presión arterial. Las enfermedades y las condiciones anteriores conducen al desarrollo de la hipertensión arterial, o sintomática, calificada de SO. El médico establece un diagnóstico de hipertensión, si durante una conversación con el paciente, aclara la historia de la enfermedad, el examen, y de acuerdo con los resultados de algunos, en su mayoría simples métodos de investigación de laboratorio y instrumentales, el diagnóstico de cualquiera de las hipertensiones arteriales secundarias parece poco probable.
Si se detectan síntomas similares, consulte a un médico. No se automedique, ¡es peligroso para su salud!
Síntomas de hipertensión arterial
El aumento de la presión arterial en sí misma en muchas personas no se manifiesta por ninguna sensación subjetiva. Si el aumento de la presión arterial se acompaña de síntomas, puede ser una sensación de pesadez en la cabeza, dolor de cabeza, parpadeando frente a los ojos, náuseas, mareos, inestabilidad al caminar, así como una serie de otros síntomas que son bastante inespecíficos para aumentar la presión arterial. Los síntomas enumerados anteriormente están mucho más claramente manifestados por la crisis hipertensiva, un aumento significativo repentino de la presión arterial, lo que lleva a un deterioro obvio en la condición y bien.
Sería posible continuar enumerando los posibles síntomas de GB a través de una coma, pero no hay un beneficio particular en esto. ¿Por qué? En primer lugar, todos estos síntomas no son específicos para la hipertensión (es decir, se pueden encontrar tanto por separado como en varias combinaciones y en otras enfermedades), y en segundo lugar, el hecho de un aumento estable en la presión arterial es importante para la presencia de hipertensión arterial. Pero esto no se revela mediante una evaluación de síntomas subjetivos, sino solo al medir la presión arterial, y repetidamente. Significa, en primer lugar, que "para una sola sesión" debe medirse por la presión arterial dos o tres veces (con una pequeña ruptura entre las mediciones) y tomar la media aritmética de dos o tres valores medidos como presión arterial verdadera. En segundo lugar, la estabilidad del aumento de la presión arterial (el criterio para el diagnóstico de hipertensión como enfermedad crónica) debe confirmarse durante las mediciones en diferentes días, preferiblemente con un intervalo de al menos una semana.
En el caso del desarrollo de una crisis hipertensiva, se requerirán los síntomas, de lo contrario no es una crisis hipertensiva, sino simplemente un aumento asintomático de la presión arterial. Y estos síntomas pueden ser los enumerados anteriormente u otros, más graves: se mencionan en la sección "Complicaciones".
La hipertensión arterial sintomática (secundaria) se desarrolla dentro del marco de otras enfermedades y, por lo tanto, sus manifestaciones, además de los síntomas reales del aumento de la presión arterial (si las hay), dependen de la enfermedad subyacente. Por ejemplo, con el hiperaldosteronismo, puede ser debilidad muscular, convulsiones e incluso transitorios (hundidos relojes) parálisis en los músculos de las piernas, los brazos, el cuello. Con el síndrome de la apnea obstructiva de sueño: roncar, dejar de respirar en un sueño, somnolencia diurna.
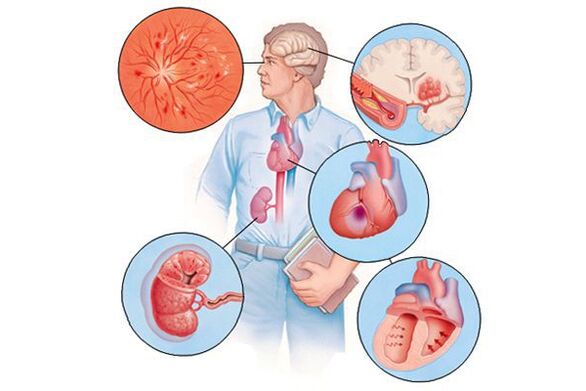
Si la hipertensión a lo largo del tiempo, generalmente durante muchos años, el daño a varios órganos (se denominan "órganos objetivo" en este contexto), entonces esto puede manifestarse en una disminución de la memoria y la inteligencia, el accidente cerebrovascular o los trastornos cerebrovasculares transitorios, un aumento en el espesor del corazón, acelerados, acelerados el desarrollo de los platillos aoscleréticos en los vajilla de los villeros y otros orificios de los vadores y otros orejas de los vadores de los vadores y otros orejas de los vadores de los vadores de los vadores de los vadores de los vadores de los vadores y otros Pector de miocardio o angina, una disminución en la tasa de filtrado de sangre en los riñones, etc. En consecuencia, las manifestaciones clínicas se deberán a estas complicaciones, y no al aumentar la presión arterial como tal.
Patogénesis de la hipertensión arterial
Con la hipertensión, una violación de la regulación del tono vascular y el aumento de la presión arterial son el contenido principal de esta enfermedad, por así decirlo, su "quintaesencia". Factores como la predisposición genética, la obesidad, la inactividad, el consumo excesivo de la sal de la mesa, el alcohol, el estrés crónico, el tabaquismo y una serie de otros, principalmente asociadas con las características del estilo de vida, conducen a una violación del funcionamiento del endotelio: la capa interna de los vásteles arteriales con un grosor de una capa celular, que participa activamente en la regulación del tono, y lo similar, los vados de los Valones. El tono de los vasos del canal microcirculatorio y, por lo tanto, el volumen del flujo sanguíneo local en órganos y tejidos, está regulado de forma autónoma por endotelio, y no directamente por el sistema nervioso central. Este es un sistema de regulación local de presión arterial. Sin embargo, existen otros niveles de regulación de la presión arterial: el sistema nervioso central, el sistema endocrino y los riñones (que realizan su papel regulador también debido a la capacidad de participar en la regulación hormonal a nivel de un organismo integral). Las violaciones en estos mecanismos reguladores complejos conducen, en general, a una disminución en la capacidad de todo el sistema para adaptarse sutilmente a las necesidades constantemente cambiantes de órganos y tejidos en el suministro de sangre.
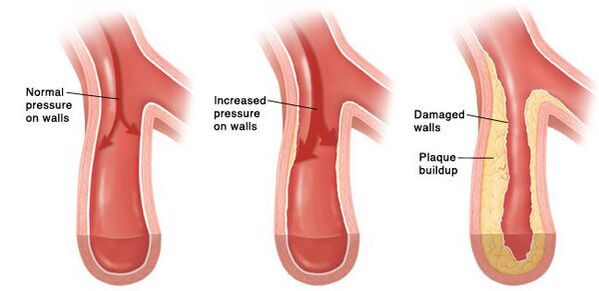
Con el tiempo, se desarrolla un espasmo persistente de pequeñas arterias, y luego sus paredes cambian para que ya no puedan volver a su estado original. En los vasos más grandes, la aterosclerosis se desarrolla con un ritmo acelerado debido al aumento de la presión arterial. Las paredes del corazón se vuelven más gruesas, se desarrolla la hipertrofia miocárdica y luego la expansión de las cavidades de la aurícula izquierda y el ventrículo izquierdo. El aumento de la presión daña los glomérulos renales, su cantidad disminuye y, como resultado, la capacidad de los riñones para filtrar la sangre disminuye. En el cerebro, debido a los cambios en los vasos de suministro de sangre, también aparecen cambios negativos en los focos de las hemorragias pequeñas, así como pequeñas áreas de necrosis (muerte) de las células cerebrales. Con una ruptura de una placa aterosclerótica, la trombosis ocurre en un recipiente en un vaso, la luz del vaso se superpone, esto conduce a una carrera.
Clasificación y etapa de desarrollo de la hipertensión arterial
La enfermedad hipertónica, dependiendo de la magnitud del aumento de la presión arterial, se divide en tres grados. Además, teniendo en cuenta el aumento en el riesgo de enfermedades cardiovasculares en la escala de los "años o diez años", que ya comienza desde el nivel de presión arterial por encima de 115/75 mm Hg. Art. , Se distinguen todas las más gradaciones de la presión arterial.
Si los valores de la presión arterial sistólica y diastólica caen en diferentes categorías, entonces el grado de hipertensión arterial se estima para el más alto de dos significados, y no importa: sistólico o diastólico. El grado de aumento de la presión arterial en el diagnóstico de hipertensión se establece para mediciones repetidas en diferentes días.
En algunos países, continúan distinguiendo las etapas de la hipertensión, mientras que en las recomendaciones europeas para el diagnóstico y el tratamiento de la hipertensión arterial no se mencionan ninguna etapa. La asignación de etapas está diseñada para reflejar las etapas del curso de la hipertensión desde su comienzo hasta la aparición de complicaciones.
Hay tres de estas etapas:
- Etapa I Implica que todavía no hay un daño obvio en aquellos órganos que se ven afectados con mayor frecuencia por esta enfermedad: no hay aumento (hipertrofia) del ventrículo izquierdo del corazón, no hay una disminución significativa en la tasa de filtración en los riñones, lo que se determina que se determina el nivel de creatina en la sangre, la proteína de la sangre no se detecta en el urino, el espesor de las paredes de los arteros de los arteros de los carotidos. en ellos, y son detectados, y ellos, y ellos, y ellos, y ellos, y ellos, y ellos, etc. Esta derrota de los órganos internos generalmente procede asintomático.
- Si hay al menos uno de los letreros enumerados, diagnostican II Etapa hipertensión.
- Finalmente, sobre Etapa III Hypertonic disease speaks when there is at least one cardiovascular disease with clinical manifestations associated with atherosclerosis (myocardial infarction, stroke, angina pectoris, atherosclerotic damage to the arteries of the lower extremities), or, for example, a serious damage to the kidneys, manifested by a expressed decrease in filtration and/or significant loss of protein from the protein from the protein from the protein from orina.
Estas etapas no siempre son reemplazadas naturalmente entre sí: por ejemplo, una persona sufrió un infarto de miocardio, y después de unos años un aumento de la presión arterial unida, resulta que tal paciente tiene una hipertensión de la etapa III a la vez. El significado de la asignación de etapas es principalmente en clasificar a los pacientes en términos de riesgo de complicaciones cardiovasculares. Las medidas terapéuticas dependen de esto: cuanto mayor sea el riesgo, más intenso tratamiento. El riesgo al formular el diagnóstico se estima por cuatro gradaciones. En este caso, la cuarta gradación corresponde al mayor riesgo.
Complicaciones de la hipertensión arterial
El propósito de tratar la hipertensión no es "derribar" la presión arterial alta, sino la reducción máxima en el riesgo de complicaciones cardiovasculares y otras en el aspecto a largo plazo, ya que este riesgo de nuevo, cuando se evalúa en la "edad de los años", aumenta por cada RT de 10 mm adicional. Arte. Ya desde el nivel de presión arterial 115/75 mm Rt. Arte. Esto se refiere a complicaciones como accidente cerebrovascular, enfermedad coronaria, demencia vascular (demencia), insuficiencia crónica renal y crónica, lesiones ateroscleróticas de los vasos de las extremidades inferiores.

La mayoría de los pacientes con hipertensión por el momento no se molestan, por lo que no tienen una motivación particular para ser tratados, tomando regularmente un cierto mínimo de drogas y cambiando el estilo de vida a más saludables. Sin embargo, en el tratamiento de la hipertensión, no hay medidas desechables que le permitan olvidarse de esta enfermedad para siempre sin hacer nada más para su tratamiento.
Diagnóstico de hipertensión arterial
Con el diagnóstico de hipertensión arterial como tal, todo suele ser bastante simple: esto requiere solo presión arterial registrada repetidamente a un nivel de 140/90 mm Hg. Arte. Y arriba. Pero la hipertensión y la hipertensión arterial no son lo mismo: como ya se mencionó, una serie completa de enfermedades puede manifestar el aumento de la presión arterial, y la hipertensión es solo una de ellas, aunque la más frecuente. El médico, realizando diagnósticos, por un lado, debe verificar la estabilidad del aumento de la presión arterial y, por otro, evaluar la probabilidad de si el aumento de la presión arterial es una manifestación de la hipertensión arterial sintomática (secundaria).
Para hacer esto, en la primera etapa de la búsqueda de diagnóstico, el médico se entera a qué edad, diablos, comenzó a aumentar por primera vez, si hay tales síntomas, Como, por ejemplo, los ronquidos con la respiración se detienen en un sueño, episodios de debilidad muscular, impurezas inusuales en la orina, ataques de latidos del corazón repentino con sudoración y dolor de cabeza, etc. Tiene sentido aclarar qué drogas y bio -trabajadores toma el paciente, porque en algunos casos, son quienes pueden conducir a un aumento de la presión arterial o la agravación ya aumentada. Varias pruebas de diagnóstico de rutina (realizadas por casi todos los pacientes con mayor presión arterial), junto con la información obtenida durante la conversación con el médico, ayudan a evaluar la probabilidad de algunas formas de hipertensión secundaria: análisis general de orina, determinación de la concentración de creatinina y glucosa, y a veces potasio y otros electrolitos. En general, teniendo en cuenta la baja prevalencia de formas secundarias de hipertensión arterial (aproximadamente el 10% de todos sus casos), para la búsqueda adicional de estas enfermedades como una posible causa de mayor presión arterial, es necesario tener una buena razón. Por lo tanto, si en la primera etapa de la búsqueda de diagnóstico no hay datos significativos a favor de la naturaleza secundaria de la hipertensión arterial, entonces en el futuro se cree que la presión arterial aumenta debido a la hipertensión. Este juicio a veces se puede revisar posteriormente como aparecen nuevos datos sobre el paciente.
In addition to finding data for a possible secondary nature of the increase in blood pressure, the doctor establishes the presence of risk factors for cardiovascular diseases (this is necessary to assess the forecast and more targeted search for damage to internal organs), as well as, possibly, existing diseases of the cardiovascular system or their asymptomatic lesion-this affects the assessment of the forecast and stage of hypertension, the choice of healing diseases, the choice of Eventos de curación. Para este propósito, además de una conversación con el paciente y su examen, se realizan varios estudios de diagnóstico (por ejemplo, electrocardiografía, ecocardiografía, examen de ultrasonido de los vasos del cuello, si es necesario, algunos otros estudios, cuya naturaleza está determinada por los datos médicos ya recibidos sobre el paciente).
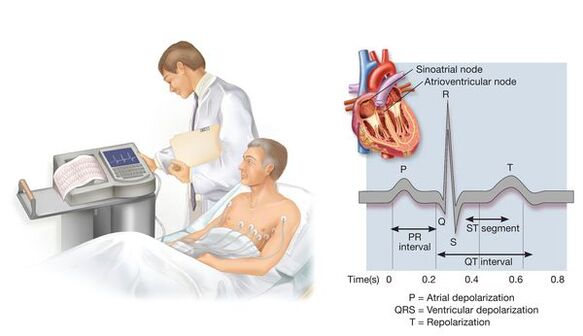
El monitoreo diario de la presión arterial utilizando dispositivos compactos especiales le permite evaluar los cambios en la presión arterial en el curso de un estilo de vida familiar para el paciente. Este estudio no es necesario en todos los casos: principalmente si la presión arterial se mide significativamente en la cita del médico, es significativamente diferente de la casa medida, si es necesario, evaluar la presión arterial nocturna, si se sospechan los episodios de hipotensión, a veces para evaluar la efectividad del tratamiento.
Por lo tanto, algunos métodos de diagnóstico Al examinar a un paciente con mayor presión arterial se aplican en todos los casos, son más selectivamente adecuados para el uso de otros métodos, dependiendo de los datos ya recibidos sobre el paciente, para verificar los supuestos que surgieron en el médico durante el examen preliminar.
Tratamiento de la hipertensión arterial
En relación con las medidas que no son fídricas destinadas a tratar la hipertensión, la evidencia más convincente se ha acumulado sobre el papel positivo de reducir el consumo de sal de mesa, reducir y retener el peso corporal a este nivel, entrenamiento físico regular (cargas) nada más que el uso moderado de alcohol y un aumento en el contenido de vegetales y frutas en la dieta. Solo todas estas medidas son efectivas como parte de los cambios a largo plazo en ese estilo de vida poco saludable, lo que condujo al desarrollo de la hipertensión. Entonces, por ejemplo, una disminución en el peso corporal en 5 kg condujo a una disminución de la presión arterial en un promedio de 4. 4/3. 6 mm Hg. Arte. - Parece ser un poco, pero en combinación con otras medidas enumeradas por la mejora del estilo de vida, el efecto puede ser muy significativo.
La curación de un estilo de vida está justificada para casi todos los pacientes con hipertensión, pero se muestra el tratamiento farmacológico, aunque no siempre, pero en la mayoría de los casos. Si los pacientes con un aumento en la presión arterial 2 y 3 grados, así como con hipertensión de cualquier grado con un alto riesgo cardiovascular calculado, se debe recetar el tratamiento farmacológico (su largo plazoLos beneficios se demuestran en muchos estudios clínicos), luego con hipertensión del primer grado con un riesgo cardiovascular calculado bajo y promedio, dicho tratamiento no se demostró de manera convincente en ensayos clínicos graves. En tales situaciones, los posibles beneficios de prescribir la terapia farmacológica se evalúan individualmente, dadas las preferencias del paciente. Si, a pesar de la recuperación del estilo de vida, el aumento de la presión arterial en tales pacientes permanece durante varios meses con visitas repetidas al médico, es necesario volver a evaluar la necesidad de usar drogas. Además, el valor del riesgo calculado a menudo depende de la integridad del examen del paciente y puede ser mucho más alto de lo que parecía al principio. En casi todos los casos de tratamiento de la hipertensión, se esfuerzan por lograr la estabilización de la presión arterial por debajo de 140/90 mm Hg. Arte. Esto no significa que sea el 100% de las mediciones por debajo de estos valores, pero la presión arterial menos a menudo en condiciones estándar (descrita en la sección "Diagnóstico") excederá este umbral, mejor. Gracias a este tratamiento, el riesgo de complicaciones cardiovasculares se reduce significativamente, y las crisis hipertónicas, si ocurren, son mucho menos comunes que sin tratamiento. Gracias a las drogas modernas, esos procesos negativos que, con hipertensión, destruyen inevitablemente e implícitamente los órganos internos (principalmente el corazón, el cerebro y los riñones) con el tiempo, estos procesos se ralentizan o suspenden, y en algunos casos incluso pueden enviarse hacia atrás.
De los medicamentos para el tratamiento de la hipertensión, los principales son 5 clases de drogas:
- diuréticos (diuréticos);
- antagonistas de calcio;
- inhibidores de enzimas angiotencinzinoprodizantes (los nombres terminan en -pril);
- Antagonistas del receptor de angiotensina II (los nombres terminan en -sartán);
- Betabloqueantes.
Recientemente, se ha enfatizado especialmente el papel en el tratamiento de la hipertensión de las primeras cuatro clases de drogas. También se usan betabloqueantes, pero principalmente cuando su uso requiere enfermedades concomitantes en estos casos, los betabloqueantes tienen un doble propósito.
Hoy en día, se da preferencia a las combinaciones de drogas, ya que el tratamiento con uno de ellos rara vez conduce al logro del nivel deseado de presión arterial. También hay combinaciones fijas de medicamentos que hacen que el tratamiento sea más conveniente, ya que el paciente toma solo una tableta en lugar de dos o incluso tres. La selección de las clases necesarias de medicamentos para un paciente en particular, así como sus dosis y frecuencia de administración, se lleva a cabo por un médico que tiene en cuenta dichos datos sobre el paciente como el nivel de presión arterial, enfermedades concomitantes, etc.
Gracias al efecto positivo multifacético de los medicamentos modernos, el tratamiento de la hipertensión implica no solo una disminución de la presión arterial como tal, sino también la protección de los órganos internos de los efectos negativos de esos procesos que acompañan a la presión arterial aumentada. Además, dado que el objetivo principal del tratamiento es maximizar el riesgo de sus complicaciones y aumentar la esperanza de vida, puede ser necesario corregir el nivel de colesterol en la sangre, tomar medios que reduzcan el riesgo de trombosis (lo que conduce a un infarto o accidente cerebrovascular), etc. La negativa de fumar, sin importar cómo suena trivial, le permite reducir repetidamente los riesgos de una incorporación incorporación. e infarto de miocardio inhiben el crecimiento de placas ateroscleróticas en los vasos. Por lo tanto, el tratamiento de la hipertensión implica el efecto sobre la enfermedad en muchas áreas, y el logro de la presión arterial normal es solo uno de ellos.
Pronóstico. Prevención
El pronóstico total se determina no solo y no tanto por el hecho del aumento de la presión arterial, sino por el número de factores de riesgo para enfermedades cardiovasculares, el grado de su gravedad y la duración de los efectos negativos.
Tales factores de riesgo son:
- de fumar;
- aumento del colesterol en la sangre;
- hipertensión;
- obesidad;
- estilo de vida sedentario;
- edad (con cada década vivió después de 40 años, el riesgo aumenta);
- Macho Pablo y otros.
Al mismo tiempo, no solo la intensidad de los efectos de los factores de riesgo (por ejemplo, fumar 20 cigarrillos por día, es indudablemente peor que 5 cigarrillos, aunque ambos están relacionados con el deterioro del pronóstico), pero también con la duración de su impacto. Para las personas que aún no tienen enfermedades cardiovasculares obvias, a excepción de la hipertensión, puede evaluar el pronóstico utilizando calculadoras electrónicas especiales, una de las cuales tiene en cuenta el género, la edad, el colesterol en la sangre, la presión arterial y el tabaquismo. La calculadora electrónica de puntuación es adecuada para evaluar el riesgo de muerte por enfermedades cardiovasculares en los próximos 10 años desde el momento de la evaluación de riesgos. Al mismo tiempo, el riesgo que en la mayoría de los casos se obtiene en la mayoría de los casos puede causar una impresión engañosa, porque la calculadora le permite calcular el riesgo de muerte cardiovascular. El riesgo de complicaciones no faluales (infarto de miocardio, accidente cerebrovascular, angina pectoris, etc. ) es varias veces mayor. La presencia de diabetes aumenta el riesgo en comparación con la calculada usando una calculadora: para hombres 3 veces y para mujeres, incluso 5 veces.
Con respecto a la prevención de la hipertensión, podemos decir que, dado que los factores de riesgo son conocidos (inactividad, exceso de peso, estrés crónico, falta regular de sueño, abuso de alcohol, mayor consumo de sal de mesa y otros), entonces todos los cambios en la imagen que reducen los efectos de estos factores reducen el riesgo de hipertensión. Sin embargo, no es posible reducir este riesgo a cero: hay factores que no dependen de nosotros o dependen poco: características genéticas, género, edad, entorno social, otros. El problema es que las personas comienzan a pensar en la prevención de la hipertensión, principalmente cuando ya no son saludables, y la presión arterial ya se incrementa en un grado u otro. Y esta ya es una pregunta no tanto de la prevención como tratamiento.
























